El movimiento humano es una sinfonía compleja orquestada por el sistema nervioso central. Caminar, escribir, o simplemente sostener una taza de café requiere una coordinación precisa entre el cerebro, la médula espinal, los nervios y los músculos. Cuando esta armonía se rompe, surgen lo que conocemos como trastornos del movimiento. Estos padecimientos, que pueden transformar las tareas más sencillas en desafíos monumentales, afectan al sistema nervioso central, los nervios y los músculos, perjudicando el desplazamiento de las personas de diversas maneras.
El impacto en la calidad de vida es profundo. Ya sea disminuyendo la velocidad de los movimientos (trastornos hipocinéticos) o generando movimientos que no son controlados y pueden ser excesivos (trastornos hipercinéticos), el diagnóstico certero y un tratamiento integral son vitales. En este artículo, desglosaremos cómo se identifican estas patologías y las opciones terapéuticas más avanzadas, incluyendo la rehabilitación neurológica, para ayudar a los pacientes a recuperar su autonomía.
¿Cómo se diagnostican los trastornos del movimiento?
El proceso diagnóstico de los trastornos del movimiento es un desafío clínico que requiere una evaluación meticulosa. Dado que esta clasificación es bastante amplia e incluye varias enfermedades con una larga lista de síntomas, no existe una única prueba que ofrezca un resultado definitivo inmediato. El diagnóstico se construye a partir de la observación clínica, la historia del paciente y el descarte de otras patologías.
El primer paso es identificar el patrón del movimiento. Los especialistas observan si el paciente presenta una ausencia o disminución del movimiento, o si, por el contrario, existe un aumento de los mismos. Se debe prestar atención a señales específicas que varían según la enfermedad:
- Temblores frecuentes: Oscilaciones rítmicas que pueden aparecer en reposo o al intentar realizar una acción.
- Rigidez: Una resistencia muscular que dificulta el movimiento fluido, común en enfermedades como el Parkinson.
- Problemas de coordinación y equilibrio: Dificultades para caminar o mantener la postura, síntomas típicos de la ataxia.
- Movimientos involuntarios: Como los espasmos repetitivos de la distonía o los movimientos rápidos y esporádicos de la mioclonía.
Además de la observación física, el médico debe indagar en el historial clínico para detectar posibles causas subyacentes. Aunque en la mayoría de estas enfermedades se desconoce el origen exacto, se sabe que factores como la genética, el uso de ciertos medicamentos (como antipsicóticos o anticonvulsivos), la deficiencia de vitaminas (B1, B12, E) o haber sufrido lesiones en el cráneo en accidentes pueden incidir en su aparición.
Estudios clínicos y neurofisiológicos más utilizados
Para confirmar el diagnóstico y descartar otras afecciones, el equipo médico se apoya en una serie de evaluaciones exhaustivas. El objetivo es analizar el estado de la persona y definir las necesidades que se atenderán en el tratamiento.
Evaluación de la historia clínica y neurológica
Es el pilar fundamental. Se analizan los antecedentes familiares, dado que enfermedades como la enfermedad de Huntington o la ataxia pueden tener un componente hereditario o genético. También se revisa el historial farmacológico para descartar efectos secundarios de medicamentos que alteren el sistema motor.
Pruebas de imagen y laboratorio
Se suelen solicitar estudios para visualizar el estado del sistema nervioso central. Dado que enfermedades como la esclerosis múltiple, los accidentes cerebrovasculares o la encefalitis vírica están relacionadas con trastornos del movimiento, es crucial evaluar la integridad del tejido cerebral y descartar lesiones, tumores o inflamaciones. Asimismo, análisis de sangre pueden revelar deficiencias vitamínicas tratables que estén afectando la función motora.
Evaluación Neuropsicológica
Muchos trastornos del movimiento no afectan solo al cuerpo, sino también a la mente. Enfermedades como el Parkinson o la enfermedad de Huntington conllevan deterioro en el razonamiento, dificultades para procesar información o problemas de memoria. Por ello, se recomienda realizar una evaluación exhaustiva del estado de las funciones cognitivas, analizando la atención, la memoria y las funciones ejecutivas. Esto permite diseñar un tratamiento que no solo aborde lo motor, sino también lo cognitivo y conductual.
Principales enfoques de tratamiento médico y terapéutico
Una vez establecido el diagnóstico, el abordaje debe ser personalizado. Según el tipo de trastorno que tenga el paciente, el tratamiento podrá ajustarse a sus necesidades y condiciones específicas. La medicina moderna entiende que no basta con una pastilla; se requiere una estrategia que combine farmacología, tecnología y terapia física.
El objetivo principal de estos tratamientos es aliviar los síntomas, reducir la progresión de la afección y, por ende, mejorar la calidad de vida de los pacientes. En casos de enfermedades neurodegenerativas, donde no existe una cura definitiva, el enfoque se centra en mantener al paciente activo y funcional por el mayor tiempo posible.
¿Qué medicamentos se usan en alteraciones del movimiento?
El tratamiento farmacológico es, a menudo, la primera línea de defensa. Dentro de las opciones que más usan las personas se encuentra la medicación, la cual ayuda a controlar los síntomas y disminuir el progreso de la enfermedad.
- Especificidad del tratamiento: Para cada enfermedad neurodegenerativa o trastorno del movimiento se prescriben medicamentos específicos. Por ejemplo, en el Parkinson se buscan fármacos que compensen la falta de dopamina para mejorar la rigidez y el temblor.
- Supervisión estricta: El uso de estos medicamentos requiere la prescripción y seguimiento de un médico especialista, como un neurólogo. Esto es vital porque algunos fármacos mal administrados pueden empeorar los síntomas o generar nuevos movimientos involuntarios.
- Limitaciones: Es importante recordar que, en enfermedades crónicas y neurodegenerativas como la esclerosis múltiple primaria progresiva o el Alzheimer, los medicamentos no detienen el avance de la enfermedad, sino que contribuyen a la disminución de la gravedad de los síntomas.
Terapias no invasivas y opciones complementarias
La innovación médica ha traído consigo alternativas que van más allá de los fármacos. Una de las más destacadas es la Estimulación Magnética Transcraneal (EMT).
Estimulación Magnética Transcraneal (EMT)
Este es un método no invasivo usado para estimular de forma eléctrica el cerebro mediante pulsos magnéticos.
- Cómo funciona: Se coloca una bobina con carga electromagnética sobre la cabeza del paciente. Esta bobina emite pulsos que despolarizan las neuronas, produciendo un cambio electroquímico que aumenta la actividad cerebral.
- Indicaciones: Está indicada para enfermedades neurológicas como el Parkinson, la rehabilitación tras accidentes cerebrovasculares y la epilepsia. También tiene aplicaciones en trastornos psiquiátricos como la depresión resistente a fármacos.
- Beneficios: Entre sus ventajas se incluyen la mejora del funcionamiento cognitivo, el aumento de la energía y la mejora del estado de ánimo. Además, es un procedimiento ambulatorio con sesiones de 45 a 50 minutos para adultos.
Cambios en el estilo de vida
Como complemento, se recomienda hacer cambios en los estilos de vida. Esto incluye la actividad física regular para mantener el tono muscular y la actividad mental a través de la meditación o la participación en terapias grupales, lo cual favorece el bienestar emocional.
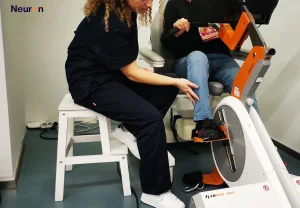
Importancia de la neurorehabilitación en el plan de tratamiento
Si la medicación es el combustible, la rehabilitación es el volante que guía la recuperación. La rehabilitación es un paso primordial a la hora de tratar a los pacientes con algún trastorno del movimiento. Su éxito radica en la plasticidad cerebral, la capacidad del sistema nervioso de cambiar su funcionamiento y estructura para adaptarse a nuevas situaciones y compensar daños.
Terapia Física y Ocupacional
La rehabilitación funcional tiene como propósito mejorar el funcionamiento de las extremidades, la capacidad sensorial y la fuerza.
- Fisioterapia: Se enfoca en mejorar la movilidad, el equilibrio y la autonomía de la persona en su máxima capacidad. Ayuda a prevenir caídas, reducir la rigidez y disminuir el dolor asociado a los espasmos musculares.
- Terapia Ocupacional: Busca mejorar la capacidad de los pacientes para desarrollar actividades de su día a día, como alimentarse, moverse, escribir o abotonarse una camisa.
Rehabilitación Neuropsicológica
Dado que el movimiento y la cognición están interconectados, la rehabilitación neuropsicológica es esencial. Se trabaja la atención, la memoria y las funciones ejecutivas, necesarias para planificar y guiar el movimiento.
- Adaptación: En casos donde no es posible rehabilitar ciertas funciones por completo, se trabaja en la adaptación al daño cerebral.
- Gestión Emocional: Se aborda la gestión emocional y conductual, ayudando al paciente y a su familia a lidiar con los cambios de humor, la ansiedad o la apatía que a menudo acompañan a estos trastornos.
En conclusión, los trastornos del movimiento son patologías complejas que afectan el acto motor y la independencia de la persona. Sin embargo, con un diagnóstico adecuado y un plan de tratamiento que integre medicación, terapias no invasivas como la EMT y un programa robusto de neurorrehabilitación, es posible mejorar significativamente la autonomía y el bienestar. Si deseas saber más sobre la rehabilitación para este tipo de trastornos, en Neuron contamos con un equipo especializado que brinda atención de alta calidad.